La gastro-entérite n’attend pas d’invitation pour débarquer dans le quotidien des voyageurs. Elle s’invite sans prévenir, bouleverse les plans et rappelle que l’aventure ne se vit jamais loin des réalités sanitaires. Dans ce deuxième chapitre, nous aborderons principalement l’un des grands classiques des problèmes de santé des voyageurs.
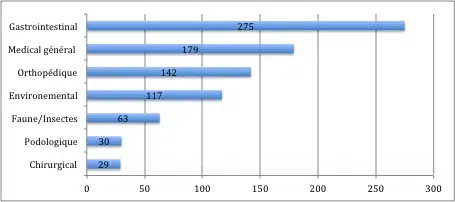
Catégories générales de problèmes médicaux touchant un panel de 835 voyageurs Source des chiffres : International Expedition and Travel Medicine Association of UK (2013)
Les chiffres sont sans appel : les maladies gastro-intestinales dominent largement le palmarès des soucis médicaux rencontrés en voyage. Si, le plus souvent, elles provoquent surtout de l’inconfort, elles peuvent parfois évoluer vers des formes plus sévères si l’on néglige quelques précautions simples. Face à leur fréquence, difficile d’ignorer le sujet lorsqu’on prépare son sac à dos.
Qu’est-ce qu’une infection d’un point de vue général ?
Attraper un rhume ou une petite infection virale à l’étranger arrive aussi facilement qu’à la maison. Mais toute fièvre survenant en zone tropicale doit alerter : elle peut signaler une infection redoutable comme le paludisme. Ce point sera détaillé dans un chapitre dédié. Pour l’heure, retenez que les infections exotiques graves restent peu courantes.
Les pathologies comme le VIH ou l’hépatite B circulent plus activement dans certaines régions. Heureusement, il existe des moyens de prévention, notamment la vaccination ou des gestes prudents pour éviter l’exposition.
Plusieurs infections, parfois sérieuses, peuvent être tenues à distance grâce à des vaccins administrés avant le départ : hépatites A et B, polio, diphtérie, tétanos, typhoïde, fièvre jaune, encéphalite japonaise, méningo-encéphalite à tiques, rage, méningite à méningocoques. Ces points seront traités plus loin.
La diarrhée, forme courante de gastro-entérite, se montre particulièrement fréquente en voyage. Les normes d’hygiène alimentaire étant souvent moins strictes à l’étranger, notre organisme, habitué à une nourriture contrôlée et aseptisée, réagit parfois brutalement à ces nouveaux environnements.
La diarrhée, une nuisance bien connue des voyageurs
Le lexique populaire ne manque pas de mots pour évoquer la diarrhée du voyageur, preuve qu’elle fait partie du vécu de bien des globe-trotteurs. Il est rare de rencontrer quelqu’un qui, après plusieurs semaines en zone tropicale, n’en ait pas fait l’amère expérience.
Les statistiques parlent d’elles-mêmes : plus de 27 % des voyageurs en Afrique et plus de 8 % en Amérique du Nord en sont victimes. Selon la destination, le contexte et la durée du séjour, la proportion de personnes touchées peut grimper jusqu’à 51 %. Autrement dit, sur deux voyageurs, l’un peut s’attendre à traverser ce genre de tracas durant un séjour prolongé.
Des selles inhabituelles peuvent simplement résulter d’un changement alimentaire ou du stress. Mais la véritable diarrhée infectieuse provient d’aliments ou d’eau souillés. Une hygiène parfaite serait idéale, mais elle reste hors de portée, surtout lorsque l’on découvre la cuisine locale, que ce soit dans un train indien ou un petit restaurant africain. Refuser ces expériences reviendrait à se priver d’une part essentielle du voyage. Voilà pourquoi la diarrhée du voyageur doit être intégrée comme un risque calculé.
Dans la majorité des cas, la responsable s’appelle Escherichia coli (E. coli). Cette bactérie, bien présente dans nos intestins, peut, sous certaines formes, libérer une toxine qui bouleverse l’équilibre hydrique de la paroi intestinale, entraînant diarrhées et crampes. Les populations locales, elles, sont le plus souvent immunisées.
E. coli cause crampes, douleurs abdominales, diarrhées, parfois nausées et perte d’appétit. Cette infection s’éteint le plus souvent spontanément au bout de 24 à 48 heures. Les infections virales de l’estomac génèrent des symptômes similaires, sur une durée comparable. D’autres agents pathogènes peuvent provoquer des troubles plus longs, parfois plus sévères, même s’ils finissent généralement par se résorber d’eux-mêmes.
Causes et symptômes de la diarrhée
| cause | Durée habituelle de la maladie | symptômes | Traitement antibiotique |
| E. coli | 24 à 48 heures | diarrhée, douleurs abdominales, perte d’appétit | ciprofloxacine |
| virus | 24 à 48 heures | diarrhée, douleurs abdominales, perte d’appétit | Pas d’antibiotiques |
| Campylobacter | 2 à 10 jours | diarrhée, douleurs abdominales, perte d’appétit, parfois présence de sang dans les fèces | ciprofloxacine |
| salmonelles | 2-7 jours | diarrhée, douleurs abdominales, perte d’appétit, parfois fièvre | ciprofloxacine |
| Shigella | 2 à 10 jours | diarrhée explosive, douleurs abdominales, perte d’appétit, apathie, sang dans les selles (cas grave) | ciprofloxacine |
| Giardia | 3-14 jours | diarrhée, douleurs abdominales, perte d’appétit, flatulences, ballonnements | métronidazole |
| Entamoeba | 3-14 jours | diarrhée d’intensité variable, sang dans les fèces | métronidazole |
Prévenir les maladies gastro-intestinales
La majorité des agents infectieux se transmettent via l’eau ou la nourriture souillée. Pour qu’il y ait contamination, il faut que les matières infectées soient ingérées. Cette réalité impose une vigilance accrue lors de la préparation et manipulation des aliments, ainsi qu’une attention particulière à la qualité de l’eau consommée.
Certains aliments et situations sont particulièrement risqués, il vaut mieux les éviter autant que possible :
- crustacés et fruits de mer, véritables pièges à bactéries : bien cuire, au moins 8 minutes, impératif
- salades, légumes et fruits crus, souvent fertilisés avec des déjections animales ou humaines
- viande crue ou peu cuite, poisson cru : fort risque parasitaire
- buffets où la nourriture reste longtemps à température ambiante, surtout sous les tropiques
- plats exposés aux mouches
- aliments réchauffés ou conservés après cuisson
- sauces chaudes laissées sur table
- aliments préparés à la main par des personnes mal lavées
- produits laitiers et glaces
- préparations contenant des œufs crus, mayonnaise comprise
- jus de fruits pressés par des vendeurs de rue
- glaçons et eau du robinet, y compris pour le brossage des dents
- au restaurant ou à l’hôtel : si un plat semble douteux, il vaut mieux refuser poliment
À l’inverse, d’autres aliments sont habituellement fiables :
- plats fraîchement cuits et servis bien chauds
- fruits que l’on pèle ou coupe soi-même (banane, melon, papaye, avocat)
- pain tout juste sorti du four
- produits emballés sous vide ou en conserve
- boissons en bouteille ouvertes devant soi, les boissons gazeuses étant les plus sécurisantes
- eau bouillie, thé ou café
- en cas de doute, opter pour des aliments simples et préparés devant vous : frites, omelette, œufs durs, etc.
L’Organisation mondiale de la santé (OMS) propose dix recommandations pour limiter les risques lors de la préparation des aliments :
-
Choisir ses aliments avec discernement
- Cuire les aliments à cœur
- Manger sans attendre après cuisson
- Conserver les plats cuisinés dans des conditions appropriées
- Réchauffer soigneusement les restes
- Éviter le contact entre aliments crus et cuits
- Laver ses mains fréquemment
- Maintenir un espace de préparation propre
- Protéger les aliments des insectes et animaux
- Utiliser de l’eau potable
Médicaments pour prévenir la diarrhée : un mythe persistant
Il n’existe à ce jour aucun traitement préventif fiable. La discipline et une hygiène irréprochable restent les seules armes pour limiter le risque.
Certains médicaments sont parfois proposés pour prévenir la diarrhée du voyageur. Cependant, aucun n’a réellement prouvé son efficacité. Les arguments en faveur de leur utilisation reposent sur la difficulté à appliquer les règles d’hygiène dans certains contextes. Les opposants mettent en avant les risques associés à une fausse impression de sécurité, qui pourrait conduire à relâcher la vigilance.
Le subsalicylate de bismuth (Pepto-Bismol), populaire aux États-Unis, est parfois utilisé dans ce but. Mais il peut provoquer des effets secondaires (langue et selles noircies) et nécessite une certaine prudence. Les antibiotiques de type quinolones, comme la ciprofloxacine, sont aussi parfois avancés mais leur coût, leurs risques potentiels et la difficulté qu’ils créent pour diagnostiquer d’autres infections rendent leur emploi préventif peu judicieux.
En résumé, la prévention médicamenteuse n’a pas sa place en voyage.
Traitement de la diarrhée
Dans la plupart des cas, la diarrhée du voyageur guérit spontanément en quelques jours. Pourtant, la réhydratation doit rester une priorité absolue.
Réhydratation : le geste qui sauve
Se réhydrater est capital, surtout sous les tropiques ou durant la canicule. Les enfants et les personnes âgées paient le prix fort en cas de déshydratation. Chez l’adulte jeune, le risque est moins élevé, mais il ne doit pas être négligé : une hydratation correcte accélère la guérison.
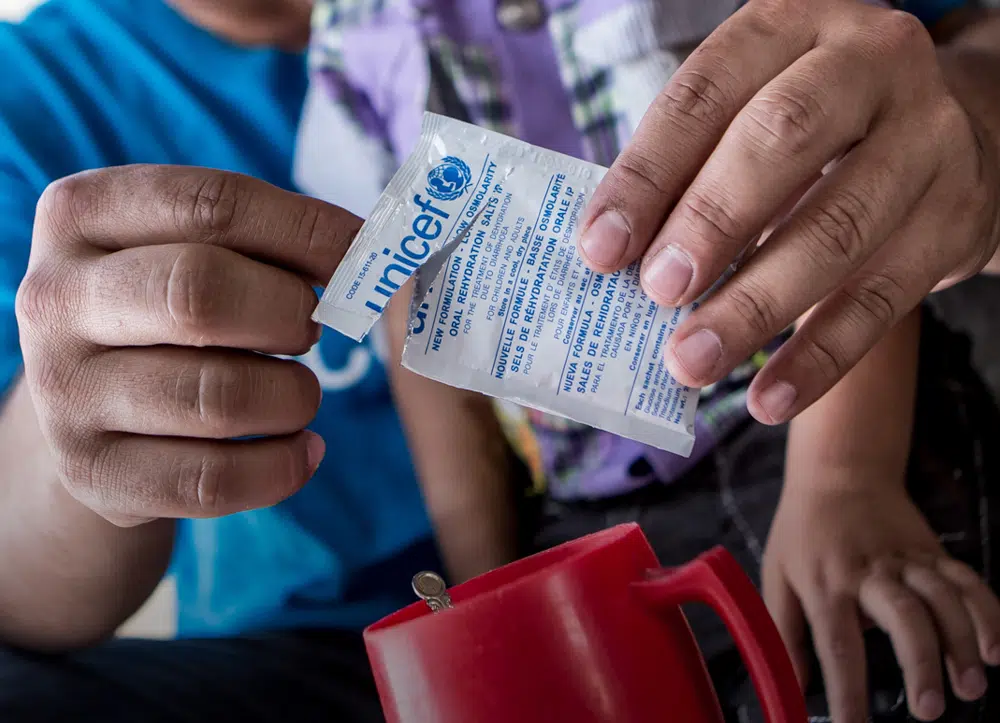
La meilleure option reste la solution de réhydratation orale (SRO), largement distribuée en pharmacie sous forme de sachets à diluer dans de l’eau propre. Quelques marques courantes :
- Bottes en poudre de réhydratation orale Diareze
- oralyte
- Dioralyte
- réanimer
- Electrolade
En cas de difficultés d’approvisionnement, voici une recette maison tout aussi efficace :
Pour 1 litre d’eau bouillie, ajoutez :
4 cuillères à café de sucre (ou du miel), 2 cuillères à café de sel, 1 jus de citron. Boire 200 à 400 ml après chaque passage aux toilettes. L’eau de cuisson du riz, dans les mêmes proportions, fait aussi l’affaire.
Médicaments pour soulager les symptômes
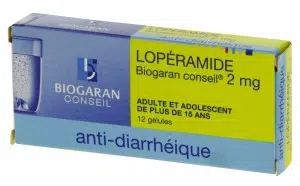
Les antidiarrhéiques comme le lopéramide (Imodium) sont fréquemment utilisés. Ils ne traitent ni l’infection, ni la cause, mais réduisent la fréquence des selles et facilitent les trajets en transport ou les situations où trouver des toilettes relève du défi.
Leur usage doit rester ponctuel, réservé aux déplacements longs ou aux moments où l’accès aux sanitaires est compliqué (avion, bus, etc.). Le lopéramide se présente partout sous ce nom générique, quelle que soit la marque locale. Retenir les noms génériques facilite l’achat sur place.
Chez l’enfant, le lopéramide est contre-indiqué. Chez l’adulte, il reste sûr malgré certaines réserves théoriques. Les études n’ont pas confirmé qu’il prolongeait l’infection.
La dose habituelle : 2 gélules de 2 mg en une prise, puis 1 gélule après chaque selle liquide.
Deux autres médicaments existent : Lomotil (association diphénoxylate et atropine) et le phosphate de codéine. Leur effet n’est pas supérieur à celui du lopéramide et ils peuvent provoquer des effets secondaires comme une bouche sèche ou des maux de tête.
Antibiotiques et traitements spécifiques
La majorité des diarrhées du voyageur dues à E. coli ne nécessitent pas d’antibiotique et disparaissent en 24 à 48 heures. En revanche, celles provoquées par la salmonelle, la shigelle ou le campylobacter peuvent s’avérer plus coriaces.
Sans analyse biologique immédiate, difficile de savoir contre quoi l’on lutte. Dans le doute, et surtout en contexte de voyage où l’accès aux soins est compliqué, il peut être judicieux de prendre 500 mg de ciprofloxacine (Cipotax) dès l’apparition des premiers signes (crampes, diarrhée très liquide, perte d’appétit). La ciprofloxacine reste à manier avec précaution, notamment chez les personnes souffrant d’épilepsie, de pathologies hépatiques ou rénales, chez la femme enceinte, ou en cas de déshydratation et chez l’enfant. Un avis médical ou pharmaceutique est vivement conseillé dès que possible. Une dose unique suffit parfois à stopper l’infection. Si besoin, poursuivre à raison de 500 mg deux fois par jour pendant 3 jours, en associant une réhydratation soutenue.
Pour la dysenterie amibienne (diarrhée sanglante), le tinidazole (500 mg sur 3 jours) est indiqué, suivi de furamide (Amicline) 500 mg trois fois par jour pendant 10 jours.
En cas de suspicion de giardiase (douleurs abdominales, ballonnements et diarrhée), une dose unique de 2 g de tinidazole est recommandée. À défaut, le métronidazole (Flagyl) constitue une alternative : 400 mg trois fois par jour pendant 5 jours, également valable pour la dysenterie amibienne.
L’alcool est à proscrire pendant ces traitements (tinidazole ou métronidazole).
Quand consulter un médecin ?
Certains symptômes exigent une consultation rapide :
- température corporelle supérieure à 40 °C
- fièvre persistante au-delà de 48 heures
- diarrhée sévère, empêchant une réhydratation correcte
- présence de sang dans les selles
Dans ces cas, des analyses peuvent s’avérer nécessaires.
La diarrhée prolongée : comprendre et agir
Après le retour à la maison, la cause la plus fréquente d’une diarrhée persistante est la giardiase. D’autres parasites, comme cryptosporidium ou cyclospora, peuvent aussi être en cause. Si le doute persiste, des analyses sont utiles pour éliminer d’autres diagnostics, même si la giardiase peut parfois passer inaperçue dans les résultats. Un traitement présomptif au tinidazole, sous supervision médicale, peut alors s’envisager.
Autre facteur souvent négligé : l’intolérance au lactose. Après un épisode sévère de gastro-entérite, la muqueuse intestinale peut être fragilisée, rendant la digestion du lactose difficile et provoquant des symptômes comparables à ceux de la giardiase. Le diagnostic n’est pas toujours simple. Il convient d’écarter toute cause infectieuse et d’arrêter la consommation de lactose durant au moins six mois.
Gastroentérite en voyage : le plan d’action
Voici les étapes à suivre face à une gastro-entérite en voyage :
– Diarrhée, crampes, nausées, perte d’appétit ? Réhydratez-vous en priorité avec une solution orale (SRO) ou de l’eau de cuisson du riz.
– La majorité des cas guérissent spontanément en 48 heures.
– Une dose de 500 mg de ciprofloxacine dès le début des symptômes peut suffire.
– Si l’état ne s’améliore pas, poursuivre la ciprofloxacine toutes les 12 heures pendant 3 jours, en continuant la réhydratation.
– Le lopéramide (Imodium) soulage efficacement les symptômes et limite le recours aux toilettes, surtout en déplacement.
– Si la diarrhée persiste, envisagez une infection par giardia ou entamoeba : 2 g de métronidazole par jour pendant 3 jours, en continuant la réhydratation.
Et après ?
L’expérience de la gastro-entérite, familière à bien des voyageurs, n’a rien d’exceptionnel. La diversité des aliments, la manière dont ils sont préparés ou conservés, suffit à bouleverser notre flore intestinale et à déclencher une réaction parfois brutale. Inutile de vider sa pharmacie d’antidiarrhéiques à la moindre alerte : mieux vaut réserver ces traitements aux cas où ils sont vraiment nécessaires, et garder la priorité à la réhydratation.
Si l’accès aux soins est difficile, emportez quelques sachets de SRO et les médicaments évoqués plus haut, bien protégés dans votre trousse de voyage. Le prochain chapitre abordera la gestion des traumatismes, troisième motif de consultation en voyage, entorses, fractures, tout ce que l’aventure peut réserver d’imprévu. Que mettre dans sa trousse, à quoi être attentif ? Ce sera l’objet d’un prochain article.
Bon voyage. Restez vigilants, réactifs et curieux.
Joël (ambulancier paramédical pour les régions éloignées)
- Risques sanitaires en voyage (statistiques, vigilance, préparation)
- Troubles gastro-intestinaux
- Traumatismes
- Plaies simples et graves
- Problèmes médicaux généraux (plaintes)
- Problèmes environnementaux (pollution, eau, froid, chaleur, soleil, foudre, altitude)
- Insectes, animaux venimeux et empoisonnements
- Problèmes dermatologiques
- Infections tropicales (paludisme, dengue, hépatite)
- Problèmes dentaires
- La pharmacie et la trousse de premiers secours